پولیپ رحم
پولیپ رحم چیست؟ و چگونه درمان می شود؟
پولیپ رحم یا پولیپ آندومتر، ساختاری است که در پوشش داخلی رحم (آندومتر) شکل میگیرد. این پولیپها در اثر رشد بیش از حد بافت آندومتر به وجود میآیند. گاهی اوقات پولیپ رحم به وسیله یک پایه نازک به آندومتر متصل شده و در داخل رحم گسترش مییابد. در بیشتر موارد، پولیپهای رحم خطر ابتلا به سرطان را افزایش نمیدهند، اما میتوانند باعث مشکلاتی در قاعدگی و باروری شوند.
شکل و اندازه پولیپ رحم زنان
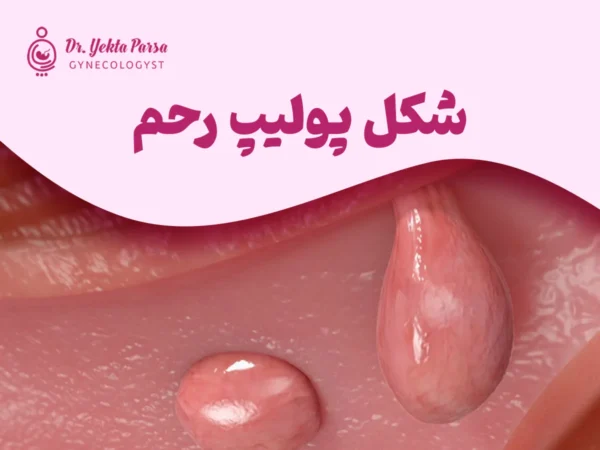
پولیپهای رحم ممکن است گرد یا بیضی باشند و اندازه آنها از چند میلیمتر تا چند سانتیمتر یا حتی بیشتر متغیر است. همچنین، ممکن است یک یا چند پولیپ به طور همزمان در رحم وجود داشته باشد. این پولیپها در زنان بین 40 تا 50 سال شایعتر هستند، اما میتوانند پس از یائسگی نیز تشکیل شوند. با این حال، تشکیل پولیپ رحم در سنین زیر 20 سال به ندرت رخ میدهد. عواملی مانند اضافه وزن یا چاقی، فشار خون بالا، و مصرف برخی داروها مانند تاموکسیفن (که برای درمان سرطان پستان استفاده میشود) میتوانند خطر ابتلا به پولیپ رحم را افزایش دهند.
پولیپ رحم می تواند باعث ایجاد خونریزی غیر طبیعی، خونریزی شدید قاعدگی یا لکه بینی بین دو قاعدگی گردد.
علل ایجاد پولیپ رحم
علت دقیق ایجاد پولیپ رحم هنوز به طور کامل شناخته نشده است، اما تغییرات سطح هورمونها میتواند نقش مهمی در این فرآیند داشته باشد. به نظر میرسد که سطح هورمون استروژن، که هر ماه در ضخیم شدن آندومتر نقش دارد، با رشد پولیپهای رحم مرتبط باشد.
پولیپ ها خوشخیم هستند یا بدخیم
پولیپهای رحم عمدتاً خوشخیم هستند و حدود 95 درصد از آنها بدخیم نمیشوند. با این حال، احتمال بدخیمی پولیپها نیز وجود دارد و نمیتوان آن را نادیده گرفت. به همین دلیل، برداشتن پولیپ و ارسال آن برای بررسی پاتولوژی با تشخیص پزشک از اهمیت ویژهای برخوردار است. احتمال بدخیمی پولیپها در زنان یائسه نسبت به زنان غیر یائسه بیشتر است. همچنین، در افرادی که پولیپ باعث خونریزی شده است و در افرادی که تاموکسیفن (دارویی که برای درمان سرطان پستان استفاده میشود) مصرف میکنند، احتمال بدخیمی پولیپها افزایش مییابد. بنابراین، تشخیص و درمان به موقع پولیپهای رحم برای پیشگیری از بروز مشکلات جدیتر ضروری است.
اهمیت تشخیص و درمان به موقع پولیپ رحم
تشخیص به موقع و درمان مناسب پولیپ رحم از اهمیت ویژهای برخوردار است. با توجه به اینکه پولیپهای رحم میتوانند منجر به مشکلات جدی مانند خونریزی غیرطبیعی، ناباروری و مشکلات پس از یائسگی شوند، مراجعه به پزشک برای انجام بررسیهای لازم و دریافت مشاورههای تخصصی ضروری است. درمان پولیپ رحم معمولاً شامل روشهای مختلفی مانند دارودرمانی، هیستروسکوپی و در موارد خاص، جراحی است. هدف از درمان، کاهش علائم و پیشگیری از بروز مشکلات جدیتر در آینده است.
علائم پولیپ رحم

پولیپ رحم میتواند علائم متعددی را به همراه داشته باشد که ممکن است بسته به فرد و سایز پولیپ متفاوت باشد. از شایعترین علائم پولیپ رحم میتوان به موارد زیر اشاره کرد:
قاعدگی نامنظم
قاعدگی نامنظم یکی از شایعترین علائم پولیپ رحم است که میتواند تأثیرات زیادی بر زندگی روزمره زنان داشته باشد.تقریباً نیمی از زنان مبتلا به پولیپ رحم، تجربه قاعدگی نامنظم دارند. قاعدگی نامنظم به حالتی گفته میشود که زمانبندی دورههای قاعدگی به طور منظم اتفاق نمیافتد و فاصله بین دورهها ممکن است کوتاهتر یا بلندتر از حد معمول باشد. در حالت طبیعی، سیکل قاعدگی میتواند بین 21 تا 35 روز متغیر باشد و مدت زمان خونریزی نیز معمولاً بین چهار تا هفت روز است. اما در زنان مبتلا به پولیپ رحم، این دورهها ممکن است نامنظم و غیرقابل پیشبینی باشند. این نوسانات میتوانند باعث ایجاد استرس و نگرانی در فرد شوند و ممکن است نیاز به پیگیریهای پزشکی بیشتری داشته باشند. در برخی موارد، قاعدگی نامنظم همراه با خونریزیهای شدید و لکهبینیهای مکرر است. تشخیص دقیق علت قاعدگی نامنظم و درمان مناسب آن، میتواند به بهبود علائم و کاهش مشکلات ناشی از آن کمک کند.
خونریزی غیرطبیعی یا خونریزی شدید (منوراژی)
یکی دیگر از علائم رایج پولیپ رحم، خونریزی شدید در دوران قاعدگی یا منوراژی است. منوراژی به حالتی گفته میشود که خونریزی قاعدگی بیش از حد طبیعی و با حجم زیادی رخ میدهد. این نوع خونریزی میتواند باعث ایجاد کم خونی، ضعف و خستگی شدید در فرد شود و نیاز به مراقبتهای پزشکی بیشتری داشته باشد.
لکهبینی بین دو قاعدگی
لکهبینی بین دو دوره قاعدگی نیز یکی از نشانههای پولیپ رحم است. این لکهبینیها ممکن است به صورت لکههای خفیف یا حتی خونریزیهای کم و پیوسته بین دورههای قاعدگی ظاهر شوند و میتوانند باعث نگرانی در فرد شوند. لکهبینی بین دورهها معمولاً نیاز به بررسیهای پزشکی دقیقتری دارد تا علت اصلی آن مشخص شود.
لکهبینی یا خونریزی واژینال پس از یائسگی
یکی از نشانههای مهم پولیپ رحم، خونریزی واژینال پس از یائسگی است. یائسگی به دورهای گفته میشود که قاعدگی به طور کامل قطع میشود و زن وارد مرحلهای از زندگی میشود که دیگر تخمکگذاری نمیکند. خونریزی پس از یائسگی میتواند نشانهای از وجود پولیپ رحم یا دیگر مشکلات جدی در دستگاه تناسلی باشد و نیاز به ارزیابی و درمان فوری دارد.
خونریزی پس از رابطه جنسی
خونریزی پس از رابطه جنسی یکی دیگر از علائم پولیپ رحم است. این خونریزی ممکن است به دلیل تحریک پولیپها در طی رابطه جنسی رخ دهد و میتواند نشانهای از وجود مشکلات در دهانه رحم یا آندومتر باشد. اگر خونریزی پس از رابطه جنسی مکرراً رخ دهد، نیاز به مشاوره پزشکی فوری دارد.
ناتوانی در بارداری
پولیپ رحم میتواند باعث ناتوانی در بارداری شود. وجود پولیپها در رحم ممکن است مانع از لانهگزینی تخمک بارور شده در دیواره رحم شود یا باعث مشکلات در رشد جنین گردد. زنانی که با مشکل ناباروری یا سقطهای مکرر مواجه هستند، باید برای بررسی پولیپهای رحم مورد ارزیابی قرار گیرند.
اثرات پولیپ بر ناباروری

میزان بروز پولیپ های بدون علامت اندومتر در زنان مبتلا به ناباروری حدود ۸-۶ درصد گزارش شده است اما ممکن است به ۳۲ درصد نیز برسد. مکانیسم تداخل پولیپ با باروری هنوز به طور کامل مشخص نیست اما ممکن است مربوط به کاهش قدرت پذیرش رحم برای لانه گزینی جنین باشد. البته خود پولیپ به تنهایی عامل ناباروری نیست اما تحقیقات متعدد نشان داده که برداشتن آن درافراد نابارور قبل از شروع درمان های کمک باروری باعث بهبود نتیجه و افزایش احتمال بارداری بعد از IUI و IVF می شود. بنابراین متخصص نازایی قبل از اقدام به درمان های کمک باروری معمولا اقدام به برداشتن پولیپ می کند.
آیا پولیپ باعث سقط می شود؟
خانم هایی که با وجود پولیپ رحم، باردار می شوند بسیار نگران سقط هستند. خوشبختانه پولیپ باعث افزایش سقط در افراد باردارنشده و بر نتیجه بارداری اثر منفی ندارد ولی خانمهایی که دچار سقط مکرر هستند و به متخصص نازایی مراجعه می کنند از نظر ضایعات حفره رحم تحت بررسی قرار می گیرند.در صورتی که در اقدامات تشخیصی مانند عکس رنگی رحم، هیستروسونوگرافی و یا سونوگرافی ترانس واژینال، پولیپ رحم کشف شود حتما بایستی قبل از اقدام به بارداری مجدد پولیپ برداشته شود که ترجیحا با هیستروسکوپی انجام می شود.
روش های تشخیص و درمان پولیپ رحم
برای تشخیص پولیپ های رحمی در هنگام مراجعه بیمار به پزشک، پزشک ابتدا در مورد سابقه قاعدگی فرد از جمله مدت زمان قاعدگی سوال می پرسد. بیمار باید علائم غیر طبیعی از قبیل خونریزی شدید و یا لکه بینی بین دو قاعدگی را ذکر نماید. همچنین سوابق ناباروری بیمار مورد بررسی قرار می گیرد. سپس معاینه واژینال انجام شده و حتی ممکن است آزمایشات تکمیلی بیشتری انجام گردد. همچنین در صورتی که بیمار آنتی بیوتیک، مسکن یا داروی دیگر استفاده می کند، باید به پزشک خود اطلاع دهد.
اقدامات تشخیصی برای پولیپ رحم عبارتند از:
سونوگرافی ترانس واژینال: در هنگام سونوگرافی ترانس واژینال وسیله ای به نام پروب از طریق واژن وارد رحم می شود. امواج صوتی که از پروب سونوگرافی ساطع می شوند، تصاویری از فضای داخلی رحم ایجاد می نمایند.
هیستروسونوگرافی: هیستروسونوگرافی از طریق واژینال انجام شده و ممکن است پس از سونوگرافی ترانس واژینال انجام گردد. در هنگام هیستروسونوگرافی یک مایع استریل از طریق لوله مخصوصی به نام کاتتر وارد رحم می شود. مایع وارد شده رحم را منبسط نموده و تصویر واضح تری از حفره رحمی ایجاد می نماید.
هیستروسکوپی: هیستروسکوپی جهت تشخیص یا درمان پولیپ رحم استفاده می شود. در طی این روش، پزشک هیستروسکوپ را از طریق سرویکس (دهانه رحم) وارد رحم می نماید. هیستروسکوپ امکان بررسی داخل رحم را فراهم می کند. هیستروسکوپی همچنین گاهی همراه با پولیپکتومی (برداشتن پولیپ های رحمی) انجام می گیرد.
درمان پولیپ رحم
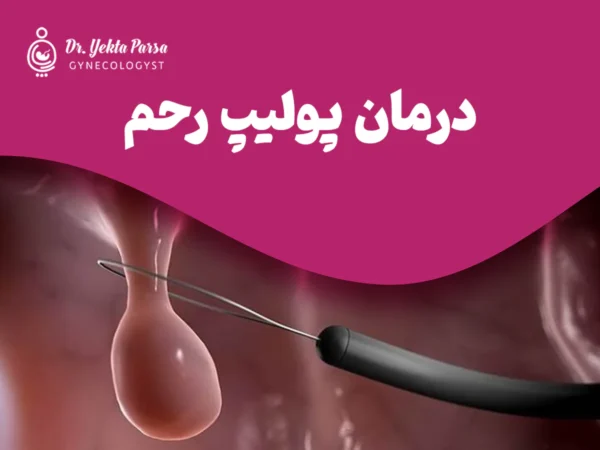
درمان پولیپهای بدون علامت
در صورتی که پولیپ رحم علائمی ایجاد نکند، ممکن است نیاز به درمان فوری نباشد. با این حال، پولیپهای بدون علامت در شرایط زیر باید خارج شوند:
- پولیپ از دهانه رحم بیرون زده شده باشد.
- پولیپهایی که اندازهای بزرگتر از 1.5 سانتیمتر دارند.
- زنان با نازایی
- زنانی که دچار سقط مکرر هستند
- وجود پولیپهای متعدد
- زنان یائسه
درمان پولیپهای دارای علائم
اگر پولیپ باعث خونریزی شدید در هنگام قاعدگی، لکهبینی بین دو قاعدگی شود یا شک به بدخیمی وجود داشته باشد، درمان پولیپ رحم ضروری است. انواع روشهای درمان پولیپ رحم عبارتند از:
دارودرمانی
پولیپ معمولاً با دارو بهبود نمییابد. با این حال، برخی داروهای هورمونی که به دلایل دیگری تجویز میشوند، ممکن است باعث کوچک شدن موقتی پولیپها شوند. اما پس از قطع دارو، پولیپها مجدداً عود میکنند.
هیستروسکوپی
هیستروسکوپی هم یک روش تشخیصی و هم یک روش درمانی است. در طی این روش، پولیپ رحم با استفاده از ابزاری به نام هیستروسکوپ و طی جراحی پولیپکتومی برداشته میشود و جهت بررسی پاتولوژی ارسال می شود. این روش به پزشک امکان میدهد تا مستقیماً داخل رحم را مشاهده و پولیپها را بردارد.
کورتاژ
کورتاژ ممکن است همراه با هیستروسکوپی انجام شود. در این روش، پزشک با استفاده از هیستروسکوپ بخشهای داخلی رحم را بررسی میکند و با ابزار ویژهای به نام کورت، بخش داخلی رحم را تراشیده و پولیپ را از بین میبرد. همچنین، نمونه پولیپ برای تعیین خوشخیم یا سرطانی بودن به آزمایشگاه فرستاده میشود. هیستروسکوپی روش مؤثرتری برای درمان پولیپهای کوچک است.
هیسترکتومی
اگر پولیپها سرطانی باشند، ممکن است عمل جراحی هیسترکتومی یا برداشتن رحم انجام شود. این روش برای از بین بردن کامل پولیپهای سرطانی و جلوگیری از انتشار سرطان استفاده میشود.
پیشگیری از پولیپ رحم
هیچ روش قطعی برای پیشگیری از ابتلا به پولیپ رحم وجود ندارد. با این حال، معاینات روتین توسط پزشک زنان و زایمان بسیار مهم است. برخی عوامل خطرزا مانند چاقی، افزایش فشار خون و مصرف داروی تاموکسیفن که برای درمان سرطان پستان استفاده میشود، میتوانند احتمال ابتلا به پولیپ رحم را افزایش دهند. گاهی پس از درمان، پولیپ مجدداً ایجاد میشود که در این صورت باید درمانهای تکمیلی انجام گردد.
تفاوت پولیپ رحم با فیبروم رحم
پولیپهای رحمی و فیبرومهای رحم دو شرایط مختلف هستند که ممکن است برخی افراد آنها را با یکدیگر اشتباه بگیرند. تفاوتهای کلیدی بین این دو عبارتند از:
- تفاوت در محل تشکیل: پولیپهای رحمی در بافت آندومتر، یعنی پوشش داخلی رحم، ایجاد میشوند. این پولیپها معمولاً کوچک و نرم هستند و میتوانند به صورت تکی یا چندگانه در داخل رحم وجود داشته باشند. پولیپهای رحمی بیشتر در زنان میانسال و یائسه مشاهده میشوند و ممکن است باعث خونریزی غیر طبیعی، قاعدگی نامنظم و ناباروری شوند. در مقابل، فیبرومهای رحم یا فیبروئیدها در بافت عضلانی رحم رشد میکنند. این تودهها معمولاً سختتر و بزرگتر از پولیپها هستند و میتوانند باعث ایجاد علائمی مانند درد لگن، فشار در ناحیه شکم، خونریزی شدید قاعدگی و مشکلات در دفع ادرار شوند. فیبرومها میتوانند در زنان در هر سنی ایجاد شوند، اما بیشتر در زنان در سنین باروری دیده میشوند.
- تفاوت در علت ایجاد: علت دقیق تشکیل پولیپهای رحمی هنوز به طور کامل شناخته نشده است، اما تغییرات هورمونی، به ویژه سطح استروژن، میتواند نقش مهمی در ایجاد این پولیپها داشته باشد. به نظر میرسد که افزایش سطح استروژن با رشد پولیپهای رحمی مرتبط است. از سوی دیگر، علت دقیق تشکیل فیبرومهای رحم نیز ناشناخته است، اما عوامل ژنتیکی، هورمونی و محیطی میتوانند در ایجاد آنها نقش داشته باشند. هورمونهای استروژن و پروژسترون میتوانند رشد فیبرومها را تحریک کنند.
- تفاوت در تشخیص و درمان: تشخیص پولیپهای رحمی معمولاً از طریق سونوگرافی ترانس واژینال یا هیستروسکوپی انجام میشود. درمان پولیپهای رحمی ممکن است شامل دارودرمانی، هیستروسکوپی برای برداشتن پولیپ و در موارد خاص، هیسترکتومی باشد. فیبرومهای رحم نیز از طریق سونوگرافی و MRI تشخیص داده میشوند. درمان فیبرومها ممکن است شامل دارودرمانی، میومکتومی (جراحی برداشتن فیبرومها) و در موارد شدید، هیسترکتومی باشد.
عوارض بعد از برداشتن پولیپ رحم
یکی از عوارض احتمالی پس از عمل جراحی برداشتن پولیپ رحم، مشاهده لکهبینی کم تا چند روز پس از عمل است. این لکهبینی معمولاً گذرا است و به طور خود به خود برطرف میشود. با این حال، در برخی موارد ممکن است نیاز به مراقبتهای ویژهای داشته باشد:
-
مراقبتهای پس از جراحی
پس از جراحی برداشتن پولیپ، پزشک ممکن است توصیههایی برای کاهش عوارض و بهبود سریعتر به شما بدهد. این توصیهها ممکن است شامل اجتناب از رابطه جنسی و استفاده از تامپون تا یک هفته پس از جراحی باشد تا از بروز عفونت و تحریک ناحیه جلوگیری شود.
-
علائم نگرانکننده
اگر لکهبینی پس از چند روز برطرف نشود و یا شدت یابد، باید به پزشک خود اطلاع دهید. علائم دیگری مانند تب، درد شدید، ترشحات با بوی بد یا خونریزی شدید نیز نیاز به مشاوره پزشکی فوری دارند. این علائم ممکن است نشاندهنده عفونت یا سایر مشکلات پس از جراحی باشند که نیاز به درمان دارند.
-
پیگیری و معاینههای دورهای
پس از جراحی، پیگیری و معاینههای دورهای توسط پزشک ضروری است تا از عدم بازگشت پولیپها و سلامت کلی رحم اطمینان حاصل شود. در صورت لزوم، پزشک ممکن است آزمایشها و سونوگرافیهای دورهای را برای بررسی وضعیت رحم تجویز کند.
برداشتن پولیپهای رحم میتواند به بهبود علائم و کاهش خطرات مرتبط با آنها کمک کند. اما اهمیت پیگیری درمان و معاینههای دورهای پس از جراحی نباید نادیده گرفته شود. این معاینات به پزشک کمک میکنند تا هرگونه عوارض یا بازگشت پولیپها را به موقع شناسایی و درمان کند. با رعایت توصیههای پزشکی و پیگیری منظم، میتوانید به حفظ سلامت رحم و جلوگیری از بروز مشکلات جدیتر کمک کنید.
دیدگاهتان را بنویسید