تبخال تناسلی
تبخال تناسلی چیست

تبخال ناحیه تناسلی یک بیماری مقاربتی است که از طریق ویروس هرپس سیمپلکس (HSV) ایجاد میشود و شامل دو نوع مختلف، HSV نوع I و HSV نوع II است. این ویروس میتواند در نقاط مختلفی از بدن، ظاهر شود، از جمله صورت، نزدیک بینی و دهان و نواحی اطراف اندامهای جنسی مانند لابیا، ورودی واژن، مجرای ادرار و اطراف مقعد.
تبخال ناحیه تناسلی ممکن است پس از نخستین آلودگی با ویروس یا بر اثر فعالشدن مجدد عفونت پنهان بروز پیدا کند. در برخی موارد، علائم بالینی نمایان میشوند و در برخی دیگر نه. ویروس هرپس حتی در حالت پنهان نیز قادر به انتشار است.
متاسفانه، شیوع تبخال ناحیه تناسلی در ایران در حال افزایش است. لذا ضروری است که مردم آگاهی بیشتری نسبت به این بیماری و روشهای انتقال آن کسب کنند تا بتوانند اقدامات پیشگیرانه لازم را اتخاذ نمایند. به یاد داشته باشید که این بیماری با زگیل تناسلی متفاوت است.
انواع عفونت ویروس هرپس سیمپلکس
ویروس عامل بیماریزای این عفونت دونوع دارد:
- HSV-I: این نوع معمولا باعث تبخال یا تاول در اطراف دهان میشود. HSV-I اغلب از طریق تماس پوست به پوست منتقل میشود، اگرچه میتواند در حین رابطه جنسی دهانی به ناحیه تناسلی نیز سرایت کند. عود نسبت به عفونت HSV-II بسیار کمتر است.
- HSV-II: این نوع معمولا باعث تبخال تناسلی میشود. این ویروس از طریق تماس جنسی و تماس پوست با پوست منتقل میشود. HSV-II بسیار شایع و مسری است.
از آنجایی که ویروس به سرعت در خارج از بدن از بین میرود، انتقال عفونت از طریق تماس با توالت، حوله یا سایر اشیاء مورد استفاده توسط یک فرد آلوده تقریبا غیر ممکن است.
نقاط شایع بروز تبخال ناحیه تناسلی
ظاهرشدن تبخالهای ناحیه تناسلی در زنان و مردان به این شکل است که در خانمها محلهای ابتدائی تظاهر ضایعات تبخال ناحیه تناسلی (به صورت تاول یا زخم) واژن، لابیاها و دهانه رحم است و پس از عود، ضایعات ممکن است در واژن، پوست اطراف مقعد، پاها و باسن ظاهر شوند. در مردان، آلت تناسلی و بیضهها معمولترین مکانهای ظهور تبخال ناحیه تناسلی هستند. این ضایعات همچنین میتوانند در افرادی که رابطه جنسی از طریق مقعد دارند، در آن نواحی (مقعد و اطراف آن) بروز کنند.
روش انتقال تبخال ناحیه تناسلی

تبخال ناحیه تناسلی یکی از انواع عفونتهای آمیزشی است. شایعترین روش انتقال تبخال ناحیه تناسلی در بین شرکای جنسی، از طریق روابط جنسی شامل رابطه دهانی، رابطه واژینال و رابطه مقعدی است. حتی اگر رابطه با دخول کامل نباشد، امکان انتقال از تماس پوست با پوست وجود دارد.
همچنین باید بدانید که خطر انتقال تبخال ناحیه تناسلی از یک مرد آلوده به یک زن غیرآلوده بسیار بیشتر از انتقال از یک زن آلوده به یک مرد غیرآلوده است.
آلوده شدن نوزادان به ویروس هرپس عموماً هنگام عبور از مجاری تناسلی آلوده در زمان تولد و با نسبت کمتری در داخل رحم و یا بعد از تولد رخ میدهد.
انتقال تبخال تناسلی از طریق سطوح رخ میدهد؟
انتقال ویروس تبخال ناحیه تناسلی از طریق تماس با سطوح محیطی مثل دستگیره در، ظروف، کاسه توالت یا تخت خواب اتفاق نمیافتد.
دوره واگیری یا کمون تبخال تناسلی
دوره کمون بیماری تبخال ناحیه تناسلی بین ۲ تا ۱۲ روز است. ویروس هرپس میتواند تا دو هفته پس از عفونت اولیه از دهان یا دستگاه تناسلی جدا شود. پس از ابتلا، ویروس برای سالها و احتمالاً تا پایان عمر بدون وجود نشانههای بالینی به صورت دورهای از مخاطهای آلوده ترشح میشود. انتشار ویروس در زمانی که فرد دارای علائم عفونت فعال است، بیشتر میشود. قدرت آلوده کنندگی ضایعات عودکننده کمتر از عفونتهای اولیه است و معمولاً پس از ۵ روز، ویروس در آنها یافت نمیشود. ظهور علائم بیماری معمولاً ۴ تا ۷ روز پس از تماس با فرد آلوده به ویروس یا ترشحات حاوی ویروس رخ میدهد.
علائم تبخال تناسلی
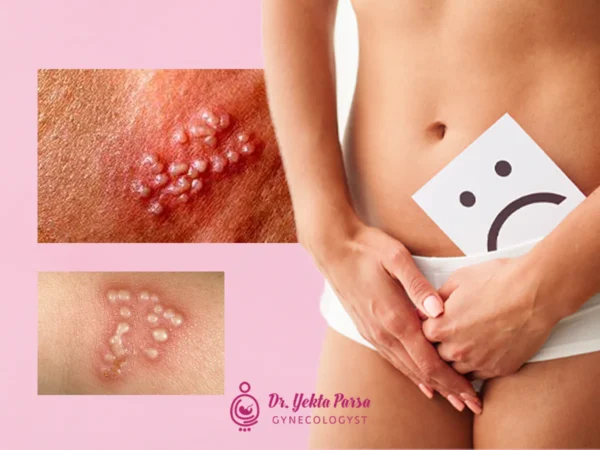
شایعترین نشانه بیماری تبخال ناحیه تناسلی، ظهور تاولهای کوچک پر از مایع در ناحیه تناسلی است که بعداً پاره شده و زخمهای دردناکی ایجاد میکنند. گاهی اوقات، این زخمها میتوانند عفونی شوند. سوزش و درد هنگام ادرار کردن نیز ممکن است رخ دهد. زخمهای تبخال ناحیه تناسلی معمولاً ۴ تا ۷ روز پس از اولین عفونت ظاهر میشوند در مراحل ابتدایی این بیماری، امکان ایجاد علائم مشابه با سرماخوردگی مانند سردرد، درد عضلانی و تب و همچنین احتمال تورم غدد لنفاوی در کشاله ران وجود دارد. زخمها در اولین ابتلا شدیدتر هستند ولی در دفعات بعدی، ضایعات کوچکتر هستند و درد کمتری ایجاد میکنند و سریعتر نیز بهبود مییابند. پیش از هر عود بیماری، فرد ممکن است خارش، سوزش و احساس سوزن سوزن شدن را در ناحیه مبتلا احساس کند و ممکن است دردهایی در ناحیه لگن یا پاها داشته باشد. با بهبود زخم، پوست پوسته میشود و پوستهها را تشکیل میدهد.
تشخیص تبخال تناسلی
اصلیترین روش تشخیصی، مشاهده ضایعات تبخال توسط پزشک است. اما در موارد مشکوک، روشهای آزمایشگاهی زیر میتوانند به تشخیص دقیق کمک کنند:
- روش PCR با نمونهبرداری از ضایعات، نمونه خون یا مایع نخاعی.
- روش سرولوژیک که آنتی بادی ویروس را در خون تشخیص می دهد.
- کشت ویروس که امروزه کمتر استفاده میشود.
درمان تبخال تناسلی
پس از معاینه و انجام آزمایشهای ضروری توسط پزشک متخصص زنان، تبخال ناحیه تناسلی را میتوان با استفاده از داروهای ضد ویروسی موجود درمان کرد. درمان معمولاً به صورت خوراکی انجام میشود و در اولین بار ابتلا، برای مدت ۷ تا ۱۰ روز و در موارد عود برای حدود ۵ روز انجام میشود. این درمانها باعث کوتاه شدن دوره بیماری و بهبود سریعتر زخمها میشوند. در افرادی که به طور مکرر دچار ضایعات تبخال ناحیه تناسلی میشوند، میتوان از درمانهای طولانیمدت نگهدارنده استفاده کرد. این درمانها به مهار بیماری کمک میکنند اما ویروس هرپس را به طور کامل درمان یا ریشهکن نمیکنند. تبخال تناسلی درمان قطعی و دائمی ندارد.
پیشگیری از تبخال تناسلی

پیشگیری از تبخال ناحیه تناسلی از طریق پرهیز از روابط جنسی پرخطر و مشکوک، عدم داشتن شرکای جنسی متعدد، اجتناب از روابط جنسی در زمان فعال بودن ضایعات و استفاده از کاندوم در هنگام رابطه جنسی امکانپذیر است. تاکنون هیچ واکسنی برای بیماری تبخال ناحیه تناسلی وجود ندارد و تمرکز اصلی بر روی اقدامات پیشگیرانه است. با این حال، تحقیقات زیادی برای توسعه یک واکسن مؤثر همچنان ادامه دارد.
مراقبت های شخصی در زمان ابتلا به تبخال تناسلی
به محض مشاهده علایم یا ضایعات مشکوک به تبخال ناحیه تناسلی، به پزشک متخصص زنان مراجعه کنید زیرا تشخیص دقیق و به موقع بسیار مهم است. درمان باید هرچه سریعتر آغاز شود تا از عفونت زخمها پیشگیری شود. علاوه بر درمان ضد ویروسی برای کاهش درد زخمها، میتوان از درمانهای موضعی نیز استفاده کرد. استفاده از کمپرس سرد مفید است. خشک و تمیز نگه داشتن ناحیه تناسلی و زخمها و همچنین عدم استفاده از صابونهای معطر توصیه میشود. همچنین باید از پوشیدن لباس زیر تنگ خودداری کرد. انجام آزمایش برای سایر بیماریهای مقاربتی مانند سوزاک، سیفلیس و ایدز نیز توصیه میشود.
عوارض تبخال تناسلی
تبخال تناسلی میتواند عوارض متنوعی را ایجاد کند که از جمله آنها به موارد زیر میتوان اشاره کرد:
- افزایش ریسک ابتلا به سایر عفونتهای مقاربتی: خطر ابتلا به زخمهای تناسلی، احتمال انتقال یا ابتلا به سایر عفونتهای مقاربتی از جمله ایدز را افزایش میدهد.
- مشکلات ادراری: در برخی موارد زخمهای ناشی از تبخال تناسلی میتواند منجر به التهاب در اطراف مجرای ادرار شود. در صورت ایجاد تورم در مجرای ادرار ممکن است مجرا چند روز بسته شود و برای تخلیه نیاز به قرار دادن کاتتر یا سوند باشد.
- مننژیت: در موارد نادر، عفونت HSV منجر به التهاب غشا و مایع مغزی نخاعی و نخاع میشود.
- التهاب رکتوم (پروکتیت): گاهی ممکن است تبخال تناسلی در رابطه مقعدی منجر به التهاب پوشش داخلی راست روده شود، به ویژه در مردانی که با مردان دیگر رابطه جنسی دارند.
- عفونت نوزادان: امکان آلوده شدن نوزادانی که از مادران آلوده به این بیماری متولد میشوند، وجود دارد. چنین مشکلی میتواند منجر به آسیب مغزی، نابینایی یا مرگ نوزادان تازه متولد شده شود. به این مادران زایمان طبیعی پیشنهاد نمیشود.
تبخال تناسلی در بارداری
در زنانی که قبل از بارداری یا در اوایل دوران بارداری دچار تبخال ناحیه تناسلی میشوند، خطر چندانی جنین را تهدید نمیکند. ممکن است به توصیه پزشک لازم باشد که داروهای ضد ویروس را در اواخر بارداری شروع کنند تا از شیوع آن هنگام زایمان جلوگیری شود.
اگر علائم در اواخر دوران بارداری یا در روزهای منتهی به زایمان ظاهر شوند، به دلیل احتمال انتقال به نوزاد هنگام عبور از کانال واژن، روش پایان بارداری از طریق سزارین توصیه میشود.
تفاوت تبخال تناسلی و زگیل تناسلی
زگیل تناسلی نیز مانند تبخال تناسلی، بیماری جنسی می باشد که روش انتقال هر دو بیماری تقریبا مشابه است اما عامل آنها یعنی ویروس بیماریزا در دو بیماری متفاوت است. (HSV و HPV)
زگیل تناسلی توسط HPV یا ویروس پاپیلومای انسانی ایجاد می شود. ویروس HPV، یکی از علل اصلی سرطان دهانه رحم است. این ویروس همچنین میتواند موجب سرطان آلت تناسلی مردان و سرطان مقعد نیز شود. اما در مورد سرطانزا بودن HSV یا ویروس هرپس سیمپلکس در انسان شواهد کافی برای تایید این موضوع وجود ندارد.
دیدگاهتان را بنویسید